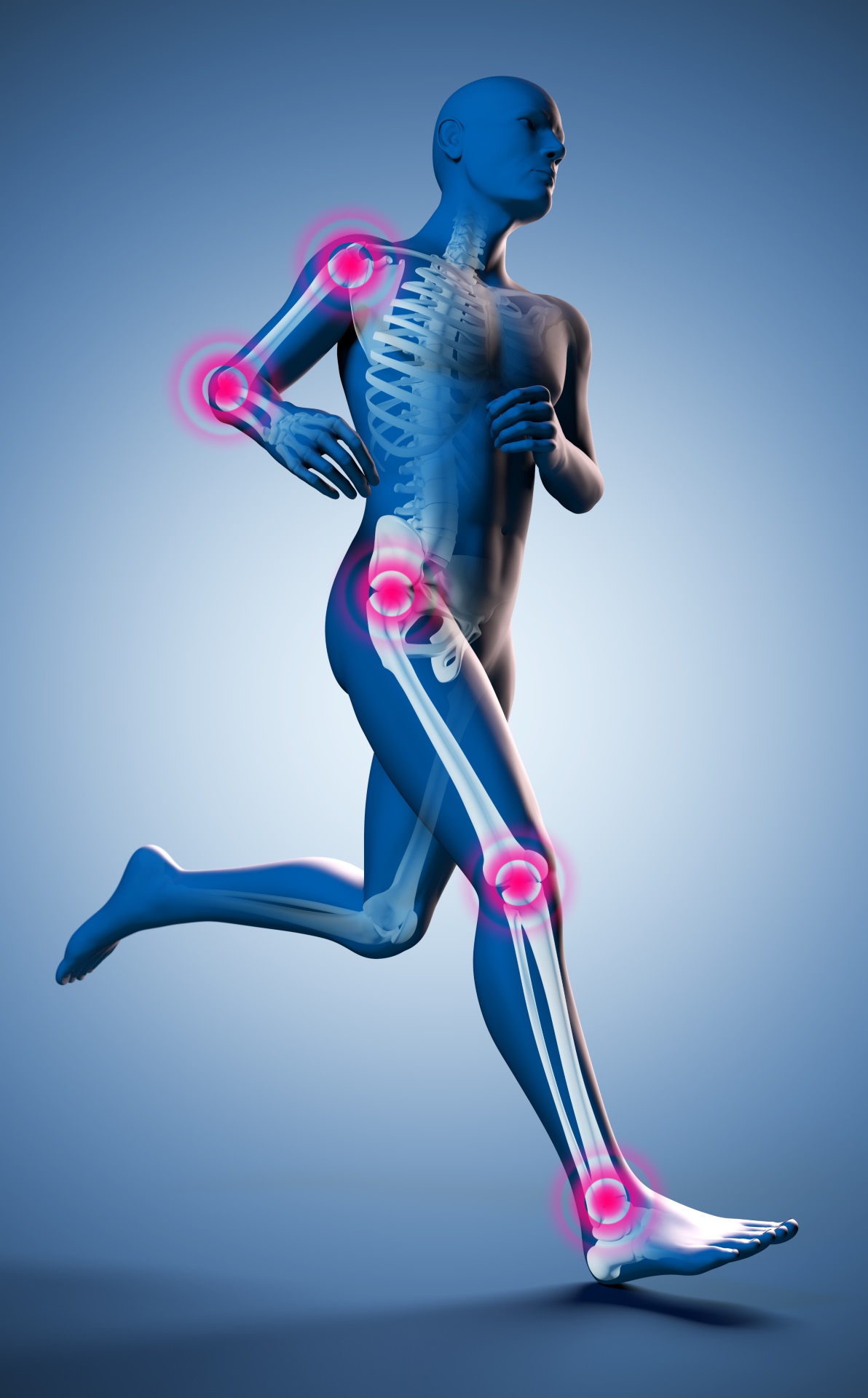
OCV Leistungen
Wirbelsäulenchirurgie – mit verschiedenen Verfahren zum Ziel
Angebotene Verfahren:
Multimodale Infiltrationstherapie unter Bildwandler:
Im Rahmen eines oder mehrerer ambulanter Aufenthalte erfolgt eine komplexe Serie von Infiltrationen der spezifischen, für den Schmerz verantwortlichen Regionen der Wirbelsäule. In den durch die Behandlung schmerzfreien Intervallen erfolgt eine intensive, rückengerechte Mobilisation, kombiniert mit oraler und intravenöser Schmerztherapie, mit dem Ziel den Schmerz zu minimieren.
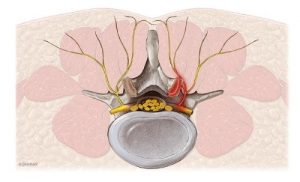
Perkutanes Veröden der Nerven der kleinen Wirbelgelenke:
Häufige Ursache von Rückenschmerz sind die kleinen Wirbelgelenke. Sie sind Teil der hinteren knöchernen Wirbelsäule. Hier kann unter lokaler Betäubung der zuführende Nerv thermisch geschädigt werden. Dadurch wird der Schmerz ausgeschaltet. Das Verfahren ist schonend und risikoarm, vergleichbar mit einer Nadelpunktion.
Perkutanes Debridment und Denervieren der kleinen Wirbelgelenke:
Sicherer und länger wirksam als die Nadeldenervation ist das minimalinvasive sog. Debridment der kleinen Wirbelgelenke. Durch zwei, je 1 cm lange Hautschnitte, erfolgt das Entfernen von entzündlichem Kapselgewebe und das Nervenveröden mittels Radiofrequenzsonde unter sog. Bildwandlerkontrolle. Dieses Verfahren erfolgt in der Regel an den unteren drei Wirbelgelenken. Diese sind am häufigsten von der schmerzhaften Arthritis, dem sog. Facettensyndrom, betroffen.
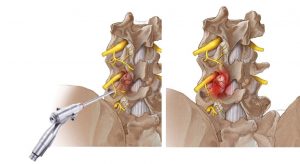

Intradiskale elektrothermische Therapie:
Ambulantes minimalinvasives, bandscheibenerhaltendes Verfahren bei schmerzhaften Bandscheibenvorfällen oder Vorwölbungen ohne Vollnarkose. Durch die spezielle Form der Sonde sind nahezu alle Vorwölbungen erreichbar. Durch Hitzeeinwirkung wird eine Schrumpfung des Bandscheibengewebes und eine Verödung der schmerzleitenden Nervenfasern erzielt. Zudem kann über den gleichen Sondenzugang mittels Spezialinstrumentarium eine direkte Volumenreduktion und damit Dekompression der eingeengten Nerven erreicht werden.
Vollendoskopische transforaminale Bandscheibenoperation:
Durch einen ca. 2 cm großen Schnitt, der seitlich der Wirbelsäule liegt, erfolgt das schrittweise Eröffnen des Nervenausgangs des betroffenen Wirbels. So können Einengungen sog. Stenosen durch Bandscheibenvorfälle und abnützungsbedingte foraminale Nervenausgangsstenose beseitigt werden. Auch Spinalkanalstenosen durch Bandscheibenprotrusionen erlaubt diese Technik zu behandeln. Der Vorteil liegt in einer minimalen Invasivität (2 cm Hautschnitt ca. 10 cm lateral der Wirbelsäule) und fehlender Inzision des Spinalkanales (kein Postnukleotomiesyndrom, keine Duravernarbungen).
Das Verfahren ist in der Klinik und ambulant durchführbar.
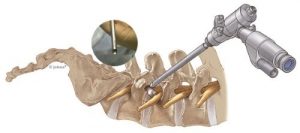
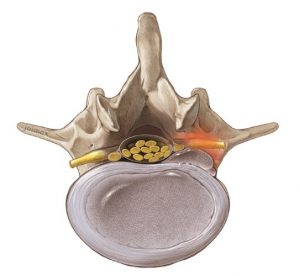
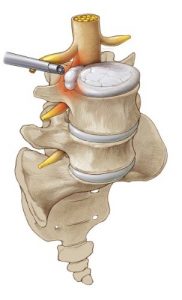
Mikrochirurgische Bandscheibenoperation:
Mit einem minimalinvasiven Zugang werden Bandscheibenoperationen unter dem Mikroskop durchgeführt. Durch die geringe Belastung ist lediglich ein kurzer stationärer Aufenthalt von 1-2 Tagen notwendig.
Minimalinvasive Therapie von Wirbelkörperbrüchen durch Kyphoplastie:
Mittels Biopsienadel erfolgt das Aufweiten und anschließende Zementieren des gebrochenen Wirbelkörpers. So kann der Wirbel minimalinvasiv stabilisiert werden. Die Deformation des gebrochenen Wirbels wird so größtenteils korrigiert. Stationärer Aufenthalt: 1-2 Tage.
Bandscheibenprothesen an der Hals- und Lendenwirbelsäule:
Bei erfolgloser konservativer Therapie kann unter bestimmten Voraussetzungen eine Bandscheibenprothese implantiert werden. Hierbei kann die Beweglichkeit des betroffenen Segmentes erhalten werden. Somit wird ein frühzeitiger Verschleiß der Nachbarwirbel verhindert.
Stationärer Aufenthalt: 2-5 Tage.
Spinalkanalstenose:
Bei einem engen Rückenmarkskanal und den entsprechenden Symptomen erfolgt eine mikroskopisch assistierte Dekompression des Spinalkanals. Durch die geringe Belastung dauert der stationäre Aufenthalt 1-3 Tage.
Offene Dekompressionen und Stabilisationen der Wirbelsäule:
Bei ausgeprägten degenerativen Veränderungen oder Wirbelsäulenverkrümmungen kann nach erfolgloser konservativer Therapie die operative Versteifung einzelner oder mehrerer Wirbelkörper notwendig sein. Je nach Befund muss auch eine Dekompression (Erweiterung) des Spinalkanals auf den betroffenen Segmenten durchgeführt werden. Stationärer Aufenthalt: 3-6 Tage.
Unser Spezialist im OCV:
Dr. med. Nils Armsen
Terminvereinbarung unter 08121-40404
Dr. med. Edwin Khazzaka
Terminvereinbarung unter 08121-40404
Die Schulter des Menschen setzt sich aus verschiedenen knöchernen Strukturen wie Schulterblatt und Schlüsselbein, aber auch Muskeln, Bändern und Sehnen zusammen. Außerdem finden sich in der Schulter drei sogenannte echte Gelenke und zwei Nebengelenke.
Zu den echten Gelenken zählen das Schultergelenk (Articulatio humeri), das Schultereckgelenk (Akromioklavikulargelenk) und das Brustbein-Schlüsselbein-Gelenk (Sternoklavikulargelenk). Echte Gelenke haben einen Spalt (Gelenkspalt) zwischen den durch das Gelenk verbundenen Knochenenden. Die Gelenkflächen werden durch hyalinen Knorpel bedeckt, der großen Druckbelastungen standhalten kann. Die Knochenenden sind von einer Gelenkhöhle umgeben, das gesamte Gelenk wiederum von einer Gelenkkapsel.
Es wird in der Anatomie in vier Regionen unterteilt:
- vordere Schultergegend (Trigonum clavipectorale)
- seitliche Schultergegend (Regio deltoidea)
- hintere Schultergegend (Regio scapularis)
- Achselhöhle
Die vordere Schultergegend gehört zur Brust, die hintere zum Rücken.
Im Gegensatz zu anderen Gelenken (z. B. Hüftgelenk) wird die Schulter vorwiegend durch die Schultermuskulatur stabilisiert. Damit ist sie einerseits beweglicher als Gelenke, die durch Bänder stabilisiert werden, andererseits auch weniger stabil. Über den sogenannten Schultergürtel sind die beiden Schultergelenke mit der Wirbelsäule sowie den Armen verbunden. Der Schultergürtel ermöglicht somit die Bewegungsabläufe der Arme.
Die Schulter ist das Gelenk, bei dem es am häufigsten zu Verrenkungen kommt, unter anderem im Sport: Etwa 5 bis 8 Prozent der Schulterverletzungen sind eine Folge von Sport. So machen Schulterverrenkungen etwa 30 Prozent aller akuten Schulterverletzungen aus, die in Zusammenhang mit Sport entstehen, gefolgt von Verletzungen des Schultereckgelenks und des Schlüsselbeins mit circa 20 Prozent.
Wie wichtig ein reibungsloser Bewegungsablauf der Schultern ist, merkt man in der Regel erst, wenn es zu Schulterverletzungen kommt oder sich Erkrankungen der Schulter einstellen. Viele alltägliche Bewegungen (v. a. Überkopfarbeiten), können dann Probleme machen.
Schmerzen haben unterschiedlichste Ursachen. Die häufigsten Schmerzursachen sind Überbeanspruchung mit begleitenden entzündlichen Veränderungen sowie Funktionsstörungen. Daneben spielen die strukturellen Ursachen eine wesentliche Rolle, da sie häufig eine operative Versorgung benötigen.
1. Verletzungen
2. Impingementsyndrome
3. Instabilitäten
4. Rotatorenmanschettendefekte
5. Arthrosen
Defekte der Rotatorenmanschette
Defekte an der Rotatorenmanschette sind in den meisten Fällen abnutzungsbedingt. Nach unten ragende Knochenanbauten am Schulterdachknochen (Akromion) engen den Raum für die Rotatorenmanschettensehnen ein. Durch dauerndes Reiben wird so zunehmend die Sehne geschädigt, bis sich in der gesamten Sehnendicke ein Loch entwickelt. Diese Defekte heilen nicht von selbst, da der Muskelzug das Loch andauernd vergrößert. Je nach Beschwerdebild und biologischen Alter sowie Funktionsanspruch ist die operative Versorgung (Naht) die Methode der Wahl.
Als Rotatorenmanschette (besser: Muskel-Sehnen-Kappe) wird beim Menschen eine Gruppe von vier Muskeln im Schulterbereich bezeichnet, die alle vom Schulterblatt zum Oberarmkopf ziehen und das Schultergelenk kappenförmig umgeben:
- Musculus supraspinatus (oberer Schultergrätenmuskel),
Musculus subscapularis (vorne) - Musculus infraspinatus (hinten oben)
- Musculus teres minor (hinten unten)
Je nach Größe und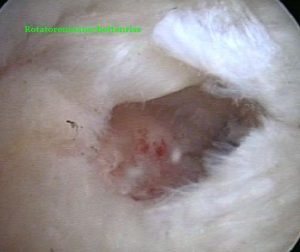 Lokalisation des Sehnendefektes kommen verschiedene Verfahren zum Einsatz. In aller Regel kann der Defekt arthroskopisch versorgt werden, bei komplexen, sehr großen Rissen (Rupturen) und bei schlechter Sehnenqualität kann ein kombiniertes Vorgehen von Arthroskopie und Mini-Open-Naht (Zugang 3 cm) von Vorteil sein, um die Gefahr von Rerupturen zu minimieren.
Lokalisation des Sehnendefektes kommen verschiedene Verfahren zum Einsatz. In aller Regel kann der Defekt arthroskopisch versorgt werden, bei komplexen, sehr großen Rissen (Rupturen) und bei schlechter Sehnenqualität kann ein kombiniertes Vorgehen von Arthroskopie und Mini-Open-Naht (Zugang 3 cm) von Vorteil sein, um die Gefahr von Rerupturen zu minimieren.
Die Aufgabe der vier Muskeln besteht darin, den Oberarmknochenkopf in der sehr flachen Gelenkpfanne des Schulterblattes zu halten. Das funktionelle Resultat ist eine extreme Beweglichkeit in mehreren Beugeebenen und der Drehachse. Auf der anderen Seite bedingt diese dynamische Fixierung eine potenzielle Instabilität, weshalb Auskugelungen (Luxationen) im Schultergelenk besonders häufig sind (siehe Schulterluxation). Bei Lähmung eines Muskels innerhalb der Rotatorenmanschette kommt es zu Verstellungen des Oberarmknochens im Schultergelenk. Dadurch wird die Gefahr von Auskugelungen noch weiter gesteigert.
Beim Sturz auf den Arm oder auf die Schulter kommt es häufig zu Rissen, einer sogenannten Rotatorenmanschettenruptur, und manchmal auch zu Knochenabrissen an den Ansätzen des Musculus subscapularis und Musculus supraspinatus. Die Risse betreffen meist die sehnigen Anteile der Muskeln, wo sie in den Knochen einstrahlen. Diese Muskelansätze sind wenig durchblutet und stehen unter Spannung. Am häufigsten treten Risse am Supraspinatus auf, gefolgt vom Infraspinatus und Subscapularis. Der Teres minor ist hingegen fast nie betroffen.
Schultergelenksarthrose
In höherem Alter oder nach Brüchen des Oberarmkopfes kann eine abnutzungsbedingte Schultergelenksarthrose entstehen. Auf Grund der geringeren Belastung im Vergleich zu Hüft- oder Kniegelenk kann häufig mit lokalen Injektionen (Analgetika/Hyaluronsäure) mit begleitender Physiotherapie eine Linderung der Beschwerden erreicht werden.
Brüchen des Oberarmkopfes kann eine abnutzungsbedingte Schultergelenksarthrose entstehen. Auf Grund der geringeren Belastung im Vergleich zu Hüft- oder Kniegelenk kann häufig mit lokalen Injektionen (Analgetika/Hyaluronsäure) mit begleitender Physiotherapie eine Linderung der Beschwerden erreicht werden.
Je nach Funktionseinschränkung, Schmerzentwicklung und Zustand der umgebenden Sehnen der Rotatorenmanschetten kann ein Gelenkersatz zur Wiederherstellung der Gelenkfunktion nötig sein. Auf Grund der komplexeren Mechanik mit drei Freiheitsgraden ist der Gelenkersatz jedoch ungleich schwieriger als bei Hüft- oder Kniegelenk. Daher gibt es unterschiedliche Endoprothesentypen, die, je nach Beschaffenheit von Gelenk und Sehnen und nach exakter Planung, angewendet werden.
Oberflächenersatzprothesen (sog. Kappen) können bei isolierter Destruktion des Humeruskopfes und bei zentrierten Gelenk mit intakten Sehnen verwendet werden (max 10 %).
Totalendoprothesen kommen bei Beteiligung der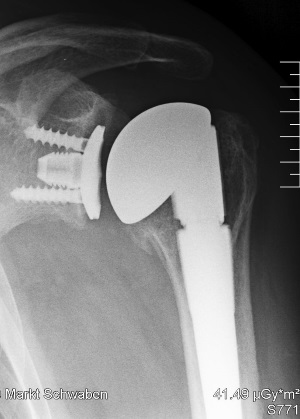 Pfanne bei intakten umgebenden Sehnen zur Anwendung. Der Vorteil besteht in der verbesserten Schmerzreduktion und der Optimierung der Gelenkmechanik.
Pfanne bei intakten umgebenden Sehnen zur Anwendung. Der Vorteil besteht in der verbesserten Schmerzreduktion und der Optimierung der Gelenkmechanik.
Inverse Prothesen kehren das Kugel-Kopf-Prinzip um und werden v. a bei älteren Patientinnen und Patienten bei großen Defekten der umgebenden Rotatorenmanschette angewendet. Durch Medialisierung und Distalisierung des Drehzentrums erhält der Deltamuskel einen besseren Hebel und kann so den Arm bewegen. Der Vorteil insbesondere bei älteren und alten Patienten besteht darin, dass nach der Operation keine Schonung oder Ruhigstellung erforderlich ist, nach gesicherter Wundheilung der Arm sofort im beschwerdearmen Bewegungs- und Belastungsumfang gebraucht werden kann.
Unser Spezialist im OCV:
Dr. med. Gerhard Röhrich
Terminvereinbarung unter 08121-40404

Im alltäglichen Gebrauch wird das Ellbogengelenk als Ellenbogen bezeichnet. Der medizinische Fachbegriff stammt aus dem Lateinischen und lautet Articulatio cubiti. Das Ellbogengelenk besteht aus drei Gelenkteilen, die perfekt ineinander passen. Gelenke, deren Gelenkteile genau passend zueinander und daher voll funktionsfähig sind, nennt man kongruente Gelenke. Das Ellbogengelenk ist aufgrund der Präzision, mit der die drei Gelenkteile zusammen funktionieren, hoch kongruent.
Das Ellbogengelenk besteht aus dem Oberarm-Ellen-Gelenk (Articulatio humeroulnaris), dem Oberarm-Speichen-Gelenk (Articulatio humeroradialis) und dem proximalen Ellen-Speichen-Gelenk (Articulatio radioulnaris proximalis). Die Gelenkkapsel umschließt diese drei Gelenke, hält Sie zusammen und schützt diese gleichzeitig. Zudem besteht das Ellbogengelenk, wie jedes andere Gelenk, auch aus Schleimbeuteln, die die Gelenkteile schmieren und vor Abnutzung schützen, sowie aus Bändern und Muskeln, die eine Bewegungs des Gelenks erst ermöglichen und zur Gelenkstabilität beitragen.
Tennisellenbogen und Golferellenbogen – oftmals lassen sich diese typischen Beschwerden im Bereich des Ellenbogens durch konservative Therapien behandeln
Die klassischen Schmerzsyndrome wie sog.Tennisellenbogen (Epicondylitis radialis humeri) und Golferellenbogen (Epicondylitis ulnaris humeri) die durch Fehl- und Überbelastung entstehen, können in der Regel konservativ, also ohne Operation, behandelt werden. Neben Dehnübungen und lokaler Anwendung von entzündungshemmenden Medikamenten (auch mittels Injektion) sowie physiotherapeutischer Behandlung kann die Stosswellentherapie eine hohe Heilungschance bieten. Der Einsatz von ACP-Injektionen (Autolog Conditioniertes Plasma) ist bei langer Verlaufsform anzuraten. Nur in Ausnahmefällen ist eine operative Denervierung (OP n. Hohmann/Wilhelm) indiziert.
Bei längerer Beschwerdedauer oder mangelnder Besserung unter laufender Behandlung ist zwingend der Ausschluss anderer Ursachen der Beschwerden notwendig. So kann bei Veränderung im Gelenk der Tennisellenbogen oder Golferellenbogen als Begleitsymptom auftreten. Hier ist dann die Behandlung der Ursache vordringlich, häufig sogar operativ wie z. B. mittels Arthroskopie (Entfernung freier Gelenkkörper, Entfernung chronisch entzündlicher Schleimhaut bei Arthrose, Abtragung einschränkender Knochenanbauten) oder offener Eingriffe (Rekonstruktion von Bändern und Sehnen).
Unser Spezialist im OCV:
Dr. med. Gerhard Röhrich
Terminvereinbarung unter 08121-40404

Handchirurgie – wir packen es gemeinsam an
Die Handchirurgie beschäftigt sich mit der Behandlung von Erkrankungen und Verletzungen des Unterarms und der Hand. In Deutschland erfolgt dies durch speziell ausgebildete Chirurgen. Die Handchirurgie hat sich aus der Orthopädie und Unfallchirurgie entwickelt.
Die Handchirurgie befasst sich mit der Diagnosestellung und Behandlung von akuten oder chronischen Schäden oder Verletzungen an den oberen Extremitäten (Schulter, Oberarm, Unterarm, Hand, Finger, Daumen). Das Gebiet der Handchirurgie umfasst die Vorbeugung, Erkennung, operative und konservative Behandlung von Erkrankungen, Verletzungen, Fehlbildungen und Tumoren der Hand und des Unterarms sowie die Rekonstruktion nach Erkrankungen oder Verletzungen. Für den Therapieerfolg ist die komplexe und konsequente Nachbehandlung mit Ergotherapie von großer Bedeutung. Physiotherapie und physikalische Therapie sind ergänzende Maßnahmen.
In unseren Versorgungszentren Poing und Markt Schwaben werden jährlich ca. 800 operative Eingriffe an der Hand durchgeführt. Ein Spezialgebiet in unserer Praxis ist die operative Behandlung der Palmarfibromatose bzw. des M. Dupuytren.
Eine Übersicht der Eingriffe ist unterteilt in die anatomischen Strukturen:
Sehnenchirurgie:
schnellende oder „schnappende“ Finger
Sehnenscheidenganglien
alle Stadien des Morbus Dupuytren (Palmarfibromatose)
Verletzungen der Beuge- oder Strecksehnen, akut traumatisch oder degenerativ
Rekonstruktive Eingriffe bei veralteten Sehnenverletzungen wie Sehnentransplantation
Knochen- und Gelenkchirurgie:
Akute Verletzungen der Hand und des Handgelenkes:
alle Arten von Knochen- und oder Gelenkverletzungen
Chronische, degenerative Krankheiten von Knochen und Gelenken der Hand:
gesamte Behandlung degenerativer Erkrankungen der Hand bei Abnützung (Arthrose) incl. prothetischer Versorgung von Fingergelenken und des Handgelenkes.
Ganglien (Überbeine) der Hand
Handgelenksarthrose
Daumensattelgelenksarthrose
Fingergelenksarthrose
Nervenchirurgie:
Sämtliche Engpasssyndrome der Nerven der Hand und des Armes wie zum Beispiel:
Karpaltunnelsyndrom
Kubital Syndrom
Loge de Guyon Syndrom
Kindliche Fehlbildungen:
Einfache Fehlbildungen wie: kindliche schnellende Finger, M. Blount, einfache Poly- oder Syndaktylien
Bei komplexen Fehlbildungen und deren operativer Behandlung stehen wir gerne beratend zur Seite und können Ihnen Adressen der ausgewiesenen Spezialisten, mit denen wir zusammenarbeiten, nennen.
Unsere Spezialisten im OCV:
Dr. med. Nils Armsen
Terminvereinbarung unter 08121-40404
Dr. med. Michael Folk
Terminvereinbarung unter 08121-40404
Akute Schmerzen des Kniegelenks:
Plötzlich (akut) einsetzende Schmerzen des Kniegelenks sind entweder die Folge einer traumatischen (unfallbedingten) Verletzung oder Anzeichen einer Abnutzung (sogenannte degenerative Veränderung/beginnende Arthrose). Beim jungen, sportlichen Patienten können eine Reihe von Strukturen des Kniegelenks geschädigt sein. Die häufigsten Ursachen sind Verletzungen der Bänder (vorderes Kreuzband, hinteres Kreuzband, Außenband, Innenband), der Kniezwischenscheiben (Innen- oder Außenmeniskus), der Schleimhaut (Plica) oder des Gelenkknorpels.
Schmerzen des Kniegelenks sind entweder die Folge einer traumatischen (unfallbedingten) Verletzung oder Anzeichen einer Abnutzung (sogenannte degenerative Veränderung/beginnende Arthrose). Beim jungen, sportlichen Patienten können eine Reihe von Strukturen des Kniegelenks geschädigt sein. Die häufigsten Ursachen sind Verletzungen der Bänder (vorderes Kreuzband, hinteres Kreuzband, Außenband, Innenband), der Kniezwischenscheiben (Innen- oder Außenmeniskus), der Schleimhaut (Plica) oder des Gelenkknorpels.
Die Knorpelschicht des Menschen verfügt nicht über eine Schmerzrückmeldung, so dass ein Knorpelschaden erst sehr spät, also indirekt (?), zu einer schmerzhaften Veränderung führt. Eine Schwellung des Kniegelenks (Erguss) reizt die Gelenkkapsel und wird von Patienten häufig als dumpfer Druckschmerz im Inneren oder oberhalb des Kniegelenksbemerkt. Verletzungen des Meniskus treten direkt bei Belastung auf und werden meist mit spitzem Schmerzcharakter beschrieben. Eine Verletzung der Bandstrukturen äußert sich meist in einem Instabilitätsgefühl (sogenanntes Giving-way-Phänomen), oftmals in der Kombination mit Schmerzen. Auch Veränderungen der Kniescheibe(Patella) und der dazugehörigen Bandstrukturen (Retinacula) können Schmerzen oder ein Instabilitätsgefühl auslösen. Nicht vergessen werden dürfen seltenere Ursachen wie Rheuma oder Gicht, arterielle oder venöse Gefäßverschlüsse, fortgeleitete Schmerzen aus der Hüfte oder der Wirbelsäule, Knocheninfarkte oder raumfordernde Prozesse (Baker-Zyste oder Tumor).
Therapeutische Möglichkeiten:
Der menschliche Körper besitzt ein oft unterschätztes Potenzial zur Selbstheilung bei kleineren und sogar mittelschweren Verletzungen. In der Initialphase (erste Wochen nach Verletzung) gilt es diese Selbstheilungskräfte zu unterstützen. Dies kann – je nach Verletzungsmuster – mit Hilfe kühlender bzw. stützender Bandagen, entzündungshemmender Medikamente sowie durch Be- oder Entlastung im Rahmen einer Physiotherapie erfolgen. In Einzelfällen, wie zum Beispiel bei einem frisch gerissenen Kreuzband, kann dies durch eine Eigenblutbehandlung unterstützt werden. Falls konservative Maßnahmen nach einem angemessenen Zeitraum nicht zu einem Heilerfolg führen, kann unter Umständen eine Operation indiziert (angezeigt) sein. Dabei ist entscheidend, ob der Patient sich in seiner Lebensqualität, durch Schmerz oder Belastungsminderung nachhaltig eingeschränkt fühlt. Diese Arten von Operationen werden in den meisten Fällen minimalinvasiv (Arthroskopie/ Kniespiegelung) in Schlüssellochtechnik ambulant durchgeführt. Positiver Effekt: Es verbleiben kaum Narben und der Patient kann noch am selben Tag wieder nach Hause gehen und sich in seiner gewohnten Umgebung regenerieren. Ein weiterer herausragender Vorteil beim ambulanten Operieren besteht darin, dass „ Krankenhauskeime“, sogenannte multiresistente Keime, extrem selten auftreten.
Beispiel für ambulante Eingriffe in Schlüssellochtechnik (Arthroskopie):
Meniskusglättung/-resektion: Entlastung ca. 2-4 Tage nach OP an Gehstöcken; danach ist eine Vollbelastung meist möglich. Wandern/Radfahren nach 2 Wochen, Joggen nach 4-6 Wochen möglich.
Meniskusnaht: Entlastung ca. 4 Wochen nach OP an Gehstöcken, Tragen einer beweglichen Knieschiene (Orthese) für 6 Wochen. Wandern/Radfahren nach 8 Wochen, Joggen nach 12 Wochen möglich.
Knorpeltherapie: Entlastung nach OP an Gehstöcken zwischen 1 und 6 Wochen, Wandern/Radfahren nach 4 Wochen, Joggen nach 8 Wochen möglich.
Kreuzbandtherapie: Entlastung ca. 2-4 Tage nah OP an Gehstöcken; danach ist eine Vollbelastung meist möglich. Wandern/Radfahren nach 6 Wochen, Joggen nach 12 Wochen möglich.
Patellastabilisierung (MPFL): Entlastung ca. 4-7 Tage nach OP an Gehstöcken; danach ist eine Vollbelastung meist möglich. Wandern/Radfahren nach 4 Wochen, Joggen nach 6-8 Wochen möglich.
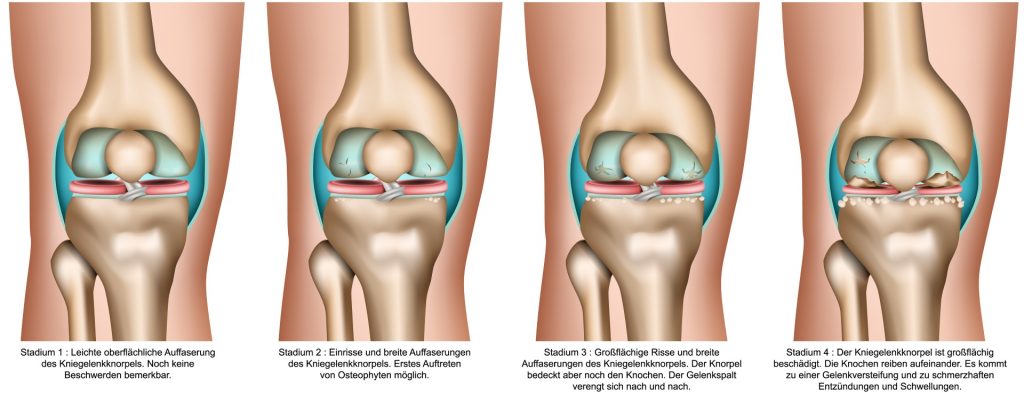
Chronische (dauerhaft wiederkehrende) Schmerzen des Kniegelenks:
Über einen längeren Zeitraum – also Wochen oder Monate – anhaltende Schmerzen im Knie treten meist bei degenerativen Erkrankungen (Verschleiß) des Kniegelenks auf. Häufig entsteht ein Kniegelenkverschleiß (Gonarthrose) in Folge eines Jahre zurückliegenden Unfalls. Dabei kommt es zu einer Schädigung der inneren Kniegelenks-Strukturen (Kniebinnenraum), indem die körpereigenen Reparaturmechanismen versagen. Schäden der Knorpelstruktur oder der Kreuzbänder können nur schlecht oder gar nicht von selbst ausheilen. Kommen dann noch ungünstige äußere Einflüsse (exogene Faktoren) wie Übergewicht, O-Beine, X-Beine oder schwere Belastung hinzu, dann kommt es in einem zunehmenden Maß zu einer Abnutzung dieser Strukturen (Fortschreiten der Arthrose). Ein rechtzeitiges Erkennen der Arthrose und gezieltes Gegensteuern ist daher dringend notwendig. Bei der Krankheitsanalyse der Arthrose ist deshalb nicht nur eine genaue Beurteilung der geschädigten Strukturen des Kniegelenks wichtig. Darüber hinaus müssen auch Begleiterkrankungen und die weiteren Lebensumstände des Patienten berücksichtigt werden, um ein passendes Therapiekonzept erstellen zu können.
Arthrose (Gonarthrose, Gelenkverschleiß):
Eine mögliche Ursache von wiederkehrenden Schmerzen im Knie ist der fortgeschrittene Gelenkverschleiß (Arthrose). Am Knie wird dieser als Gonarthrose bezeichnet. Die Gonarthrose kann als Folge von Verletzungen, Fehlstellungen und Überlastungen, in zunehmendem Alter aber auch ohne erkennbare Ursache auftreten. Gehäuft tritt die Gonarthrose als Folge von Fehlstellungen der Beinachse in Form des O- (genu varum) und X-Beines (genuvalgum) auf. Die Gornarthrose wird mit Hilfe spezieller Röntgenaufnahmen (Rosenberg-Aufnahme) und Kernspintechnik (MRT) diagnostiziert. Die Behandlung der Arthrose richtet sich nach den individuellen Lebensumständen, dem Schmerzniveau und der körperlichen Verfassung jedes einzelnen Patienten. Nicht bei jeder Arthrose muss ein künstliches Gelenk (Prothese) eingesetzt werden. Im Einzelfall können auch eine Knorpeltransplantation (ACT), eine Umstellung der Beinachse oder weitere nichtoperative Maßnahmen Linderung bringen.
Nichtoperative (konservative) Therapiemöglichkeiten:
Dazu zählen die medikamentöse Schmerztherapie, physikalische Maßnahmen (Krankengymnastik) und Injektionen (Hyaluronsäure, Eigenbluttherapie (ACP)). Die Therapie richtet sich nach der Intensität der Schmerzen, dem Aktivitätsniveau und dem biologischen Lebensalter sowie nach der Erwartungshaltung des Patienten. Die Therapie der Arthrose muss individuell im Konsens mit dem Patienten besprochen und durchgeführt werden.
Weiterführende Informationen zur Anatomie des Kniegelenks:
Die drei Kompartimente:
Das Kniegelenk besteht aus folgenden Anteilen:
- Vorderes Kompartiment (Articulatio femoropatellaris):
Dies ist das Gleitlager zwischen dem Oberschenkel (Trochlea) und der Kniescheibe (Patella). Die Kniescheibe (Patella) bildet zusammen mit der Vorderfläche des Oberschenkels (Trochlea) das vordere Gleitlager. Hier entstehen bei Belastung Druckspitzen bis zum zehnfachen Körpergewicht. Tritt die Erkrankung in dieser Region auf, äußern sich die Beschwerden häufig beim Treppensteigen oder Bergabgehen.
- Mediales Kompartiment (Innenseite – Articulatio tibio femoralis):
Mit zunehmendem Alter verändert sich häufig die Beinachse zum sogenannten O-Bein. Dabei wird die innere Gleitfläche (mediales Kompartiment) zunehmend belastet. Dies schädigt den Knorpel und den Innenmeniskus zwischen Oberschenkel (Femur) und Unterschenkel (Tibia). Als Folge kann die sogenannte mediale Gonarthrose (Kniegelenkverschleiss) entstehen.
- Laterales Kompartiment (Außenseite – Articulatio tibio femoralis)
Selten kommt hingegen die Arthrose (Gelenkverschleiß) der Knieaußenseite (laterales Kompartiment) vor. Ursachen können ein Außenmeniskusschaden und/oder eine X-Beinachse sein.
Bänder des Kniegelenkes:
Das Kniegelenk wird von einer Manschette aus Bändern und Muskeln gestützt. Bei jedem Schritt muss der Körper gegen die Schwerkraft arbeiten und somit das Kniegelenk strecken. Dabei wird die Kraft durch Anspannen der Oberschenkelmuskulatur (Musculus quadrizeps femoris) mit zehnfacher Verstärkung von der Kniescheibe auf das Kniegleitlager (Trochlea) übertragen. Die Kniescheibensehne (Ligamentum patellae), die seitlichen Kniescheibenbänder (Retinacula) sowie die Sehne der Oberschenkelmuskulatur (Quadrizepssehne) werden dabei stark beansprucht.
Das Kniegelenk wird von einer Manschette aus Bändern und Muskeln gestützt. Bei jedem Schritt muss der Körper gegen die Schwerkraft arbeiten und somit das Kniegelenk strecken. Dabei wird die Kraft durch Anspannen der Oberschenkelmuskulatur (Musculus quadrizeps femoris) mit zehnfacher Verstärkung von der Kniescheibe auf das Kniegleitlager (Trochlea) übertragen. Die Kniescheibensehne (Ligamentum patellae), die seitlichen Kniescheibenbänder (Retinacula) sowie die Sehne der Oberschenkelmuskulatur (Quadrizepssehne) werden dabei stark beansprucht.
Mediale (innenseitige) Bandstrukturen: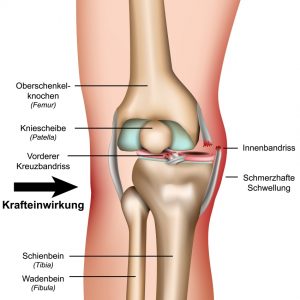
Verletzungen mit X-Bein-Verdrehmechanismus (Valgus-Torsionstrauma) können die innenseitig gelegenen Bandstrukturen schädigen. Ist nur das Innenband (MCL- mediales Kollateralband) gerissen (Ruptur) oder angerissen (partielle Ruptur), so ist dies zwar lange – oft über einen Zeitraum von mehreren Monaten – sehr schmerzhaft, heilt aber meist ohne eine Operation folgenlos aus.
Laterale (außenseitige) Bandstrukturen:
Entsteht bei einer Verletzung ein Riss der äußeren Bandstrukturen (Ligamentum laterale, posterolateraler Komplex), so heilt dies nur in den seltensten Fällen ohne eine Operation folgenlos aus. Hier bedarf es einer genauen körperlichen Untersuchung und einer Darstellung mittels Röntgendurchleuchtung und Magnetresonanzschichtaufnahme (Kernspin, MRT).
Vorderes Kreuzband (Ligamentum cruciatum anterius):
Das vordere Kreuzband besteht aus zwei Anteilen, dem anteromedialen Bündel und dem posterolateralen Bündel. Die beiden Bündel verwinden sich bei der Beugung des Kniegelenks gegenseitig und dienen der Stabilität. Dabei stabilisieren die beiden Bündel des Kreuzbandes das Kniegelenk nicht nur in der vorderen Ebene (vordere Schublade), sondern auch in der Drehbewegung (Rotation). Kommt es nach einem Unfall zu einem Riss des vorderen Kreuzbands, kann daraus ein Instabilitätsgefühl entstehen. Eine Operation des vorderen Kreuzbands ist nicht immer notwendig. Zur Entscheidungsfindung, ob eine Operation sinnvoll ist, muss neben der präzisen Untersuchung und Bildgebung (Kernspin, MRT) mit dem Patienten eine ausführliche Analyse seiner Lebensumstände (Aktivitätsniveau) vorgenommen werden.
Das hintere Kreuzband (Ligamentum cruciatum posterius):
Selbst banal erscheinende Unfälle können das hintere Kreuzband schädigen. Häufig wird diese Verletzung unterschätzt oder übersehen. Zur genauen Diagnostik empfiehlt sich die Bildgebung mittels Kernspinröhre (MRT) und die Durchleuchtung (Bildwandler) in der dynamischen Technik. In den meisten Fällen kann mit Hilfe einer Kniegelenkschiene (Orthese) eine gute Ausheilung erreicht werden. Ist eine Operation erforderlich, kann diese auch in Schlüssellochtechnik (Arthroskopie) erfolgen.
Sekundäre Stabilisatoren des Kniegelenks (Meniskus):
Das Kniegelenk besteht distal (bodenwärts) aus einer geraden Gelenkoberfläche (Schienbeinkopf) und cranial (kopfwärts) aus einer gekrümmten Gelenkoberfläche. Vereinfacht gesagt verhält es sich wie ein Ball auf einer Tischplatte (ball-in-socket mechanism). Um das Gelenk zu stabilisieren, sind von Natur aus zwei Keile angelegt: der Innen- und der Außenmeniskus. Diese Knorpelkeile bestehen aus dreidimensionalen Gitternetzen aus Kollagenfasern. Im Laufe des aktiven Lebens sind diese Fasern enormen Belastungen ausgesetzt (Schwerkraft, Druckkräfte). Somit kann es zu einem schmerzhaften Verschleiß oder Einrissen führen. Sind diese mit starken Schmerzen verbunden, kann eine Arthroskopie mit Naht, Glättung oder Entfernung der defekten Anteile Linderung bringen.
Unsere Spezialisten im OCV:
Dr. med. Christian Simperl
Terminvereinbarung unter OCV Poing und Markt Schwaben: 08121-40404
Sprechstunde Chirurgische Klinik Bogenhausen: 089- 92794-1370
ocv
ocv
Dr. med. Markus Kessler
Terminvereinbarung unter 08121-40404
ocv
ocv
Der Fuß mit seinem komplexen Aufbau aus 32 Gelenken, 26 Knochen und 114 Bändern führt sehr häufig zu Beschwerden aufgrund von ungünstigem Schuhwerk, Vererbung von Fußdeformitäten, weichem Bindegewebe (vor allem bei Frauen), Überlastungsphänomenen, Verletzungen oder auch durch Erkrankungen wie Rheuma und Diabetes.
Konservative Therapie:
Die konservative Therapie im OCV besteht neben individueller Beratung in Erstellung von Fußabdrücken zur Einlagenversorgung, Infiltrationen im Bereich von Sehne (z. B. Achillessehne bei chronischer Entzündung) und Gelenken (z. B. Großzehengrundgelenksarthrose) mittels Hyaluronsäure oder Eigenblut (ACP), Stosswellentherapie (z. B Fersensporn) und Verschreibung von Bandagen oder Physiotherapie. Über die jeweilig sinnvollen Therapiemaßnahmen beraten wir Sie gerne.
Operative Therapie:
Falls hierdurch keine deutliche Beschwerdelinderung mehr erzielt werden kann, kommen minimalinvasive operative Maßnahmen wie die knöcherne Korrektur von Vorfußfehlstellungen und/oder Weichteileingriffe (z. B. an Sehnen) zur Anwendung. Durch unser leitliniengerechtes Therapiekonzept kann ein weitestgehend normaler und belastungsfähiger Fuß wiederhergestellt sowie Verschleißprozessen vorgebeugt werden. Durch die Zertifizierung von Dr. med. Christian Simperl zum Fußchirurgen (GFFC) wird die hohe Qualität der Versorgung und operative Erfahrung gewährleistet. In der Regel werden die Vorfußoperationen in unserem ambulanten OP-Zentrum durchgeführt. Dabei kommen modernste Narkose- und schmerztherapeutische Verfahren („langwirksame Nervenblockaden“) zur Anwendung.
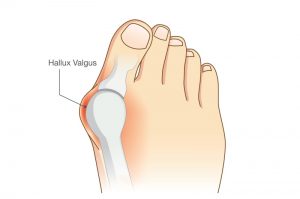
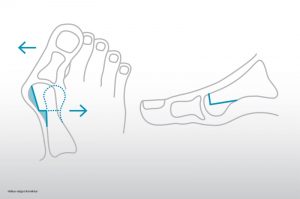
Hallux Valgus („Schiefstand Großzehe“):
Diese Fehlstellung führt zur Seit-Abweichung der Großzehe zu den Kleinzehen. Weiterhin bildet sich ein oft schmerzhaftes „Überbein“ am Großzehengrundgelenk, welches am Schuh reibt. Durch die veränderte Zugrichtung der Sehnen verstärkt sich die Verlagerung. Das kann zur Verdrängung der Kleinzehen mit Druckschwielen und Gelenkknorpelschäden („Arthrose“) führen.
Bei der operativen Therapie kommt meist ein kombinierter Eingriff aus knöcherner Korrektur und Balancierung der Weichteile zur Anwendung.
Hammerzehe – Krallenzehe:
Aufgrund der Krallen- oder Hammerfehlstellung der Kleinzehen bilden sich schmerzhafte Schwielen („Hühnerauge“) auf dem Zehenrücken und/oder Zehenkuppe.
Auch hier kann durch minimalinvasive Weichteil- und Knocheneingriffe eine Begradigung der Kleinzehe erfolgen.
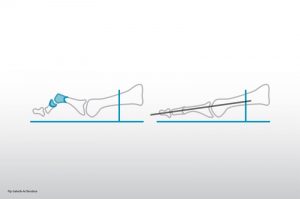
Hallux rigidus (Arthrose Großzehengrundgelenk)
Durch zunehmende Abnutzung der Gelenkfläche kommt es zu Schmerzen und Bewegungseinschränkung im Großzehengrundgelenk und Druckstellen durch Knochenanlagerungen.
Konservative Maßnahmen wie Einlagen mit Hallux rigidus-Feder und Infiltrationen mit Hyaluronsäure oder Eigenblut (ACP) können die Beschwerden über einen langen Zeitraum deutlich verbessern.
Wenn trotz der konservativen Maßnahmen keine Besserung erzielt werden kann, sind operative Maßnahmen sinnvoll:
Bei noch nicht weit fortgeschrittenem Arthrosestadium kann gelenkerhaltend operiert werden, mit Abtragung von Anbauten und arthrotischen Gelenkanteilen und ggf. einer „Gelenkentspannung“.
Bei weit fortgeschrittener Arthrose und starker Bewegungseinschränkung wird das Gelenk versteift und dadurch schmerzfrei. Künstliche Gelenke haben leider eine schlechte Haltbarkeit.
Nachbehandlung:
Eine post-operative Entlastung des Vorfußes wird durch einen Verbandsschuh für 2-6 Wochen gewährleistet:
In diesem kann der Fuß in der Regel voll belastet werden, ggf. anfangs noch mit Krücken.
Spezielle Bandagen unterstützen zusätzlich den Heilverlauf.
Die regelmäßige ärztliche Nachsorge ist durch Dr. med. Christian Simperl und seine Kollegen/-innen vom OCV Ärzte-Team sichergestellt.
Unser Spezialist im OCV:
Dr. med. Christian Simperl
Zertifizierter Fußchirurg
Mitglied der Gesellschaft für Fuß- und Sprunggelenkchirurgie (e.V.)
Terminvereinbarung unter OCV Poing und Markt Schwaben: 08121-40404
Sprechstunde Chirurgische Klinik Bogenhausen: 089- 92794-1370
Aufgrund einer fortgeschrittenen Arthrose kann die Lebensqualität durch starke Schmerzen sowie Einschränkung der Beweglichkeit und Mobilität stark beeinträchtigt sein. Durch die Implantation einer Endoprothese (Einsetzen eines künstlichen Gelenkes) können wir Ihnen wieder ein nahezu schmerzfreies Leben ermöglichen. Dabei kommen im OCV minimalinvasive, muskel- und gewebeschonende Techniken zum Einsatz, um Ihnen eine möglichst schnelle und schmerzfreie Rehabilitation zu ermöglichen. Dabei ist unser Grundsatz: Konservative Behandlung soweit möglich, Operation nur wenn nötig.
Unsere Spezialisten Dr. Christian Simperl (Hüfte/Knie) und Dr. Gerhard Röhrich (Schulter) haben jahrelange Erfahrung mit dem Einsetzen von Prothesen und selbst über Tausend solcher Operationen durchgeführt. Durch die Zertifizierung der Chirurgischen Klinik München Bogenhausen zum EndoProthetikZentrum wurde die sehr hohe Qualität der Versorgung bestätigt. Von allen Operateuren in der Klinik führt Dr. Simperl die meisten Implantationen von Kunstgelenken durch.
Unsere Spezialisten im OCV:
Dr. med. Christian Simperl
zertifizierter Hauptoperateur und Koordinator
EndoProthetikZentrum Chirurgische Klinik München Bogenhausen
Terminvereinbarung unter OCV Poing und Markt Schwaben: 08121-40404
Sprechstunde Chirurgische Klinik Bogenhausen: 089- 92794-1370
Tätigkeitsschwerpunkte:
- Minimalinvasive Endoprothetik des Hüft- und Kniegelenkes
- Wechseloperationen von künstlichen Hüft- und Kniegelenken
Das künstliche Hüftgelenk – Flyer download
Das künstliche Kniegelenk – Flyer download
Dr. med. Gerhard Röhrich
Terminvereinbarung unter 08121-40404
Tätigkeitsschwerpunkte:
- Endoprothetik des Schultergelenkes
- Wechseloperationen von künstlichen Schultergelenken
Ein Bauchwandbruch entsteht, wenn sich durch eine Schwäche im Bindegewebe Bauchraumanteile wie z.B. Darm durch Muskellücken nach außen wölben. Dies kann manchmal nur wenig Schmerzen verursachen und harmlos sein, in schlimmen Fällen wird jedoch der Darm eingeklemmt, was manchmal lebensgefährlich ist.
Die häufigsten Stellen sind die Leisten, der Nabel und der Oberbauch, jedoch kommen ähnliche Brüche auch an einigen anderen Stellen vor.
Gerade Vorwölbungen in der Leiste können auch ein Hinweis für andere Erkrankungen sein, so dass hier eine Abklärung zwingend erforderlich ist. Dies erfolgt in der Regel durch eine klinische Untersuchung durch den erfahrenen Chirurgen, manchmal ist auch eine Ultraschalluntersuchung erforderlich.
Therapie:
Wir empfehlen bei der Therapie der Bauchwandbrüche eine Maß geschneiderte Therapie (tailor-made surgery). Dabei wird unter der Beachtung von Alter und Geschlecht besonders die Bruchform und die Qualität des Gewebes als Entscheidungskriterium herangezogen um das für den Patienten optimale Behandlungsverfahren auszuwählen. So ist bei kleinen Brüchen, die keine Beschwerden machen, reines Beobachten mit regelmäßigen Kontrollen durchaus gerechtfertigt, wohingegen bei großen, einklemmungsgefährdeten Brüchen auch eine aufwändige Bruchversorgung mit entsprechenden Kunststoffnetzen erforderlich ist.
Die Entscheidung, welches OP Verfahren am besten geeignet ist, kann oft erst intraoperativ getroffen werden. Dabei versuchen wir, soweit möglich, wenig Fremdmaterial zu implantieren um eine optimale Verträglichkeit des Gewebes zu ermöglichen.
Auf Grund unserer langjährigen Erfahrung und unserer extrem niedrigen Infektionsrate von unter 0,1 Prozent können wir ihnen so das für Sie beste Operationsverfahren anbieten.
Autologes Conditioniertes Plasma: Körpereigenes, getrenntes und konzentriertes Blutplasma mit Thrombozyten und Wachstumsfaktoren (auch PRP: Platelet Rich Plasma)
Bei der Heilung von verletztem und entzündetem Gewebe werden unter anderem aus Thrombozyten Wachstumfaktoren freigesetzt, durch welche die Regenerationsvorgänge angeregt und die Entzündung gehemmt wird. Dies nutzt die ACP-Therapie, die durch hohe Konzentration von Wachstumsfaktoren und Entzündungshemmern die natürliche Heilung unterstützt und beschleunigt.
Die ACP-Therapie wird bei chronischen Sehnenansatzreizungen, (Sport-)Verletzung an Sehnen, Bändern und Muskeln sowie bei degenerativen Gelenkreizungen und Arthrose eingesetzt. Die ACP-Therapie kann in jedem Lebensalter angewendet werden.
Wie wird die ACP-Therapie durchgeführt?
- Blutentnahme aus einer Vene in einer speziell entwickelten Doppelkammer-Spritze
- Aufbereitung in einem Trennverfahren (Zentrifugieren) zur Konzentrierung
- Injektion des getrennten Substrates (ACP) direkt an den Ort der Erkrankung (Gelenk, Sehne, Bänder, Muskel) nach Abschluss des Trennverfahrens (ca. 10-15 Min.), ohne Zusätze.
Häufigkeit der Anwendung:
Je nach Erkrankung und Ansprechen auf die Therapie.
Verträglichkeit:
Da nur körpereigene Substanzen verwendet werden, gibt es keine wesentlichen Nebenreaktionen: Nach der Injektion kann es bis zu 2 Tage zu Brennen und geringer Schmerzverstärkung als Ausdruck der Reaktion des Körpers kommen, die jedoch rasch abklingen.
Kosten:
Als relativ modernes Verfahren werden die Behandlungskosten von den Krankenkassen nicht generell übernommen. In der Sportmedizin ist die ACP-Therapie auch zur Behandlung von Spitzensportlerinnen und -sportlern von den internationalen Anti-Doping-Behörden zugelassen.
Ob bei Nierensteinen, Fersensporn, Tennisellbogen oder Kalkschulter: Wer sich für eine Stoßwellentherapie entscheidet, tut dies oft, um die Schmerzen zu reduzieren oder eine Operation zu vermeiden.
Die außerhalb des Körpers (= extrakorporal) erzeugten Druckwellen setzen in tiefer gelegenen Körperregionen gezielt Energie frei, ohne die darüber liegende Haut, das Fettgewebe oder die Muskeln zu beschädigen. Je nach Dosierung können Stoßwellen Nierensteine zertrümmern oder auch „nur“ erkranktes Gewebe reizen und damit Durchblutung und Zellstoffwechsel anregen. So ist es möglich, geschädigtes Gewebe nicht nur zu reparieren, sondern auch eine Regeneration zu erreichen.
Die Nebenwirkungen sind in in aller Regel sehr harmlos: mögliche Schmerzen während der Behandlung, Rötungen, Schwellungen oder geringe Blutergüsse nach der Behandlung.
Vielversprechend ist eine Stoßwellentherapie vor allem bei Fersenschmerzen durch entzündete Sehnen an der Fußsohle oder beim Fersensporn. Hier geht es etwa jedem zweiten Patienten bereits nach kurzer Zeit besser und er hat deutlich weniger Schmerzen. Die übliche Behandlung sieht vor, die Ferse so lange zu entlasten, bis sich die Entzündung zurückbildet – was Monate dauern kann. Die Krankenkassen stufen die Stosswellentherapie als positiv ein.
Besuchen Sie unser
AMV ALLGEMEINMEDIZINISCHES
VERSORGUNGSZENTRUM
Bahnhofstr. 15
85570 Markt Schwaben
Klicken Sie auf den unteren Button, um den Inhalt von arzt-marktschwaben.de zu laden.
Beschwerden im Bereich des Bewegungsapparates sind sehr häufig und haben vielfältige Ursachen. Diese Störungen können im Bereich der Wirbelsäule (z. B. „Verspannungen“ im Nackenbereich), Extremitäten (z. B. Gelenkblockierung nach längerer Ruhigstellung), aber auch bei Muskeln/Sehnenansätzen (z. B. Tennisellenbogen) und Faszien (Muskulatur/Bindegewebe) auftreten. Nach Untersuchung des Patienten unter neurophysiologischen und biomechanischen Gesichtspunkten sowie Ausschluss von Kontraindikationen (z. B. Bandscheibenvorfälle, Tumorerkrankungen), kann in vielen Fällen manuelle Medizin/Chirotherapie angewendet werden. Dabei werden Blockierungen/Verklebungen gelöst und die Funktionsfähigkeit wiederhergestellt. Hierbei kommen bei uns insbesondere weiche, schonende Techniken in Anlehnung an die Osteopathie zur Anwendung. Die Miteinbeziehung des Patienten und die Anleitung zur Eigentherapie ist dabei eine Selbstverständlichkeit.
Unsere Spezialistin im OCV:
Knochendichtemessung (DXA) zur Diagnostik von Osteoporose – dem stillen Knochendieb
Die Osteoporose (Verminderung der Knochenmasse und Zunahme der Knochenbrüchigkeit) ist eine stark unterschätzte chronische Erkrankung mit erheblichen Auswirkungen für das tägliche Leben. Leider wird sie auch heute noch als unvermeidliche Begleiterscheinung des höheren Alters deklariert. Sie mindert jedoch erheblich die Lebensqualität und führt häufig zur Pflegebedürftigkeit. Mit Hilfe der Knochendichtemessung DXA kann eine Osteoporose frühzeitig erkannt werden.
Erkrankung mit erheblichen Auswirkungen für das tägliche Leben. Leider wird sie auch heute noch als unvermeidliche Begleiterscheinung des höheren Alters deklariert. Sie mindert jedoch erheblich die Lebensqualität und führt häufig zur Pflegebedürftigkeit. Mit Hilfe der Knochendichtemessung DXA kann eine Osteoporose frühzeitig erkannt werden.
In Deutschland rechnet man mit 5-6 Mio. Erkrankten, davon sind ca. 20 % erkannt, doch weniger als 10 % werden ausreichend und konsequent medikamentös behandelt. Vorwiegend sind Frauen betroffen, das Verhältnis Frauen zu Männern beträgt zirka 7:1. Die Anzeichen der Osteoporose reichen von genereller Mattheit über stark wechselnde Beschwerden in verschiedenen Körperteilen oder massiven Rückenschmerzen bis zu deutlicher Abnahme der Körpergröße, Entwicklung eines Buckels oder Knochenbrüchen bei geringer Ursache. Kennzeichnend für eine Osteoporose, die im Volksmund auch Knochenschwund genannt wird, ist ein überdurchschnittlich schneller Abbau von Knochensubstanz und Knochenstruktur. Generell ist eine Früherkennung sinnvoll bei Risikofaktoren wie früher Menopause, länger andauernder Cortisoneinnahme, hohem Nikotinkonsum, Milchunverträglichkeit, unerklärlichen Knochenbrüchen u.a.
Der “Goldstandard” zur Früherkennung und Verlaufskontrolle bei manifester Osteoporose ist die sog. DXA-Methode, die im Bereich der Hüfte (Schenkelhals) und der Lendenwirbelsäule mittels der T-Werte das Risiko für Frakturen oder weitere Frakturen angibt. T-Werte sind Ergebnisse der sogenannten Student-t-Verteilung, ein Begriff aus dem Bereich der Wahrscheinlichkeitsverteilung (Stochastik). Die durch die DXA Knochendichtemessung erhaltenen Daten werden mit Hilfe dieser Wahrscheinlichkeitsverteilung mit den Werten von jungen, ausgewachsenen Frauen verglichen und somit das Risiko von Frakturen ermittelt.
Gerne klären wir für Sie ab, ob Sie zur Risikogruppe gehören und ob in Ihrem Fall eine Knochendichtemessung mit Hilfe der DXA-Methode empfehlenswert ist. Des Weiteren bieten wir Ihnen im Falle einer Erkrankung eine ausführliche Beratung zur medikamentösen Behandlung und anderen Behandlungsmöglichkeiten an.
Unser diagnostisches und therapeutisches Spektrum umfasst nahezu alle Möglichkeiten zur individuellen Wiederherstellung Ihrer Gesundheit und Beweglichkeit. Hochspezialisierte Ärzte stehen hierfür in unserem medizinischen Versorgungszentrum für Sie zur Verfügung.